En 1914, une hécatombe silencieuse frappait les soldats blessés de la Grande Guerre : sur trois millions de combattants touchés, combien survivraient aux infections, à la gangrène, aux amputations brutales ? Derrière les chiffres glacés se cachent des destins brisés, des corps meurtris et une médecine militaire contrainte d'innover sous le feu pour sauver les survivants. Ce récit plonge au cœur de cette course contre la mort, des tranchées aux hôpitaux de campagne, pour révéler comment la guerre a réinventé la chirurgie, forgé des techniques toujours utilisées et laissé des traces indélébiles sur ceux qui avaient survécu.

- Le chaos sanitaire de 1914 : pourquoi une telle hécatombe au début de la guerre ?
- Réorganiser pour survivre : comment la médecine s'est adaptée à la guerre des tranchées ?
- La guerre, un laboratoire médical ? Quelles innovations ont sauvé des millions de vies ?
- Survivre à la blessure : quel était le sort des grands mutilés du front ?
Le chaos sanitaire de 1914 : pourquoi une telle hécatombe au début de la guerre ?
Une doctrine inadaptée à la réalité du front
En août 1914, les états-majors français et allemand s'attendaient à une guerre brève et mobile. Le service de santé militaire, conçu pour évacuer rapidement les blessés vers l'arrière, reposait sur la maxime : "au plus vite, au plus loin et par tous les moyens". Or la guerre s'enlisa dès septembre, transformant les tranchées en mouroirs.
Les éclats d'obus, responsables de 60% des blessures en 1917, provoquaient des plaies profondes souillées par la boue, les vêtements et les débris métalliques. Cette contamination, associée à l'absence d'antibiotiques, explique pourquoi un soldat sur deux succombait à l'évacuation.
Le calvaire du soldat blessé : un parcours vers la mort
Imaginez un fantassin touché par un éclat d'obus de 15 cm, surnommé « Jack Johnson » par les Britanniques. Après un pansement sommaire à base de teinture d'iode, il endure un transport de dizaines de kilomètres en charrette, automobile ou train. La gangrène gazeuse, infection foudroyante due aux bactéries anaérobies, se développait dans 0,5% des cas mais tuait plus de 50% des blessés atteints.
La boue des tranchées, mêlée aux matières fécales et débris organiques, créait un environnement idéal pour les Clostridium perfringens. Sans antibiotiques, les médecins n'avaient que le bistouri pour combattre l'infection. Un quart des amputations pratiquées en 1914-1915 échouaient, avec un taux de mortalité oscillant entre 36 et 50%.
L'échec de la chirurgie : des principes négligés
Les chirurgiens de l'époque privilégiaient la fermeture hâtive des plaies, pensant ainsi éviter les infections.
En 1914, la majorité des blessures de guerre sont des plaies souillées. Fermer une plaie sans la nettoyer en profondeur, c'est emprisonner l'infection et condamner le soldat.Cette erreur, associée à un manque de débridement systématique, transformait des blessures traitables en condamnations à mort.
Les postes chirurgicaux avancés (PCA), créés dès septembre 1914, imposèrent de nouvelles pratiques : irrigation à la liqueur de Dakin, excision des tissus morts, et priorité au débridement avant toute tentative de suture. Ces méthodes, popularisées par Alexis Carrel, réduisirent le risque de gangrène de 20% à 2% d'un conflit à l'autre.
Réorganiser pour survivre : comment la médecine s'est adaptée à la guerre des tranchées ?
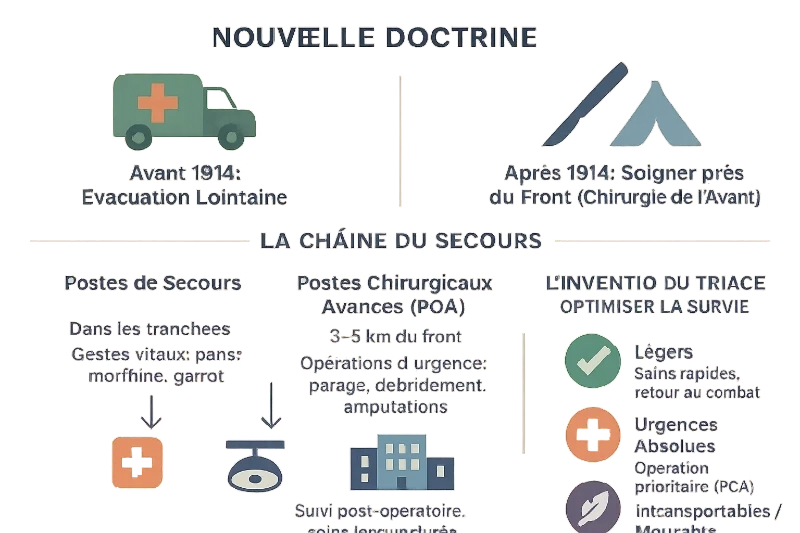
La fin de "l'évacuation à tout prix" : une nouvelle doctrine
En août 1914, les premières vagues de blessés révèlent l'incapacité du système sanitaire à faire face à la guerre de position. L'évacuation vers des hôpitaux éloignés du front entraîne une hécatombe : 75 % des blessures, causées par des obus souillés, se transforment en gangrènes mortelles. La solution ? Soigner près du front. Dès septembre 1914, des chirurgiens formés et des internes qualifiés sont déployés en première ligne pour pratiquer des interventions urgentes.
La chaîne du secours : une organisation par paliers
L'armée française révolutionne sa logistique sanitaire en créant une chaîne de soins structurée. Cette hiérarchie de prise en charge optimise les ressources et limite les décès évitables. Voici les trois étapes clés :
- Les postes de secours : Situés dans les tranchées ou à proximité immédiate. Premiers gestes vitaux : pose d'un pansement, sédation (morphine), hémostase (garrot).
- Les Postes Chirurgicaux Avancés (PCA) : Installés à 3-5 km du front. C'est là que se joue la survie. Les chirurgiens y pratiquent les opérations d'urgence : parage et débridement des plaies pour éviter la gangrène, et amputations si nécessaire.
- Les Hôpitaux d'Origine et d'Étape (HOE) : Situés plus à l'arrière (1ère, 2ème, 3ème ligne), ils assurent le suivi post-opératoire et les soins de plus longue durée.
L'invention du triage : qui soigner en premier ?
Face à l'afflux de milliers de blessés après les grandes batailles, le triage médical naît en 1915. Ce système catégorise les soldats selon la gravité de leurs blessures et la probabilité de survie. En 1917, des "médecins trieurs" classent les patients en trois groupes : les légers (guéris en quelques jours), les urgences absolues (opérés immédiatement) et les "intransportables" (soins palliatifs). Cette méthode, encore utilisée en situation de catastrophe, sauve des vies en priorisant les gestes urgents.
Les progrès de la Grande Guerre ne se limitent pas aux structures. La mise au point de l'irrigation des plaies par Alexis Carrel, les transfusions sanguines de 1917 ou les ambulances chirurgicales mobiles ("Auto Chir") marquent un tournant. Sur 3,6 millions de blessés français, un million restera mutilé, mais les innovations médicales ont permis de réduire la mortalité chirurgicale de 48 % à 10 % en quelques années.

La guerre, un laboratoire médical ? Quelles innovations ont sauvé des millions de vies ?
Rapprocher le bloc opératoire du champ de bataille
En mai 1915, les Ambulances Chirurgicales Mobiles (ACA), surnommées "Auto-Chir", bouleversaient l'organisation sanitaire. Ces camions transformés en blocs opératoires complets intervenaient à 5 km du front, opérant 60 à 80 blessés par jour. En réduisant de 48 à 72 heures le délai entre blessure et chirurgie, ces unités augmentaient ainsi les chances de survie.
Les "petites Curies" de Marie Curie révolutionnaient le diagnostic. À partir de 1916, 200 unités radiologiques mobiles localisaient les projectiles avec une précision inédite. Sans ces appareils, les chirurgiens pratiquaient des incisions aveugles, multipliant les risques de lésions secondaires.
De nouvelles techniques pour combattre l'infection et le choc
En 1915 à Compiègne, Alexis Carrel et Henry Dakin mettaient au point la liqueur de Dakin. Cette solution d'hypochlorite de sodium à pH tamponné (5,5 à 6) était pulvérisée en continu sur les chairs déchirées. Réduisant de 70 % à 15 % les cas de gangrène gazeuse en deux ans, cette méthode sauvait des membres et des vies dans des conditions extrêmes.
En 1917, la transfusion sanguine devenait un protocole standardisé grâce au citrate de sodium. À l'Ambulance de l'Océan en Belgique, des soldats exsangues recevaient des transfusions vitales pour les blessés graves. Ces avancées sauvaient des soldats autrefois condamnés par l'hémorragie.
Les grandes avancées de la chirurgie de guerre
La Grande Guerre a profondément transformé la chirurgie de guerre, imposant des techniques encore utilisées aujourd'hui :
| Innovation / Progrès | Description | Impact sur le soldat blessé |
|---|---|---|
| Méthode Carrel-Dakin | Irrigation continue des plaies avec une solution antiseptique (liqueur de Dakin). | Réduction drastique des infections et des gangrènes, sauvant de nombreuses vies et membres. |
| "Auto-Chir" (ACA) | Blocs opératoires mobiles installés sur des camions. | Réduction du délai entre la blessure et l'opération chirurgicale, augmentant les chances de survie. |
| Radiologie mobile ("petites Curies") | Unités de rayons X mobiles pour localiser les projectiles dans le corps. | Chirurgie plus précise et moins invasive, limitant les dégâts lors de l'extraction des éclats. |
| Transfusion sanguine | Généralisation des transfusions de sang (directes ou avec citrates) à partir de 1917. | Lutte efficace contre le choc hémorragique, cause majeure de mortalité. |
| Chirurgie maxillo-faciale | Développement de techniques de reconstruction faciale (greffes, prothèses). | Prise en charge des "Gueules Cassées", tentative de rendre un visage et une dignité aux défigurés. |
Ces innovations, nées de l'urgence de guerre, ont établi les bases de l'organisation sanitaire actuelle. Les principes de triage, de soins progressifs et de transfusion sanguine restent des piliers essentiels du Service de Santé des Armées. Cet héritage guide encore aujourd'hui les protocoles de traumatologie et de gestion des urgences sanitaires en conflit.
Survivre à la blessure : quel était le sort des grands mutilés du front ?
Les "gueules cassées" : quand la chirurgie réinvente le visage
Plus de 400 000 soldats français ont subi des blessures faciales pendant la Grande Guerre, dont 15 000 cas extrêmement graves. Ces « Gueules Cassées » portaient des lésions irréversibles causées par des obus, des balles ou des éclats. La reconstruction faciale devenait un défi médical inédit, mêlant fonctionnalité et dignité humaine.
"Pour ces hommes, la première victoire n'était pas contre l'ennemi, mais contre le miroir. Notre devoir était de leur rendre un visage, aussi incomplet soit-il."
Des centres spécialisés émergent, comme l'Hôpital des Face à Paris. Des dentistes et chirurgiens développent des greffes d'os du crâne et de tissus mous, préfigurant la chirurgie plastique moderne. La technique Dufourmentel, consistant à prélever des lambeaux cutanés du cuir chevelu pour recouvrir les visages, reste utilisée aujourd'hui.
Amputations et mutilations : le lourd tribut des corps
Sur 3,6 millions de blessés français, 1 million devient invalide permanent. Parmi eux, 56 000 subissent des amputations, tandis que 65 000 souffrent de mutilations fonctionnelles (paralysies, ankyloses). Ces chiffres traduisent l'impact dévastateur des obus, responsables de 70 % des blessures corporelles.
- Nombre total de blessés français : 3 595 000
- Nombre de pensionnés invalides permanents : 1 000 000
- Nombre d'amputés : 56 000
- Nombre de mutilés fonctionnels (paralysie, ankylose...) : 65 000
L'amputation, pratiquée dans des conditions extrêmes, est souvent un acte de survie. Les Postes Chirurgicaux Avancés (PCA) évitent la gangrène en opérant dans les 48 heures suivant la blessure. Les progrès en transfusions sanguines (dès 1917) sauvent des vies autrefois perdues. Les amputés reçoivent parfois des prothèses rudimentaires en bois ou métal, mais la rééducation reste marginale.
Les blessures invisibles : l'émergence du traumatisme psychique
Les médecins militaires identifient un phénomène inédit : l'« obusite », ou « shell shock » selon les Britanniques. Cette maladie mentale, liée aux horreurs des tranchées, provoque des mutismes, des tremblements ou des hallucinations. Le terme « névrose de guerre » s'impose progressivement, malgré les réticences de la hiérarchie.
La prise en charge varie entre brutalité et innovation. Des électrochocs sont administrés selon la méthode du « torpillage électrique », comme au Fort Saint-André. D'autres équipes, comme celle du Dr. Rivers à Craiglockhart, préfèrent la « cure par la parole ». Malgré l'absence de reconnaissance officielle en France avant 1992, ces observations posent les bases de la psychiatrie moderne.
 La Grande Guerre, marquée par un chaos initial, a révélé l'urgence de repenser la prise en charge des blessés. Les innovations – triage, Auto-Chir, méthode Carrel-Dakin – ont sauvé, tandis que les "Gueules Cassées" et amputés symbolisent le tribut humain. Un héritage médical né de l'horreur et à la résilience.
La Grande Guerre, marquée par un chaos initial, a révélé l'urgence de repenser la prise en charge des blessés. Les innovations – triage, Auto-Chir, méthode Carrel-Dakin – ont sauvé, tandis que les "Gueules Cassées" et amputés symbolisent le tribut humain. Un héritage médical né de l'horreur et à la résilience.